[As informações a seguir são de caráter informativo e não substituem uma consulta psiquiátrica.]
Os antidepressivos são medicamentos muito utilizados, principalmente nos casos de depressão moderada e severa. De uma forma ou de outra, os antidepressivos sempre irão afetar os neurotransmissores (também conhecidos como monoaminas), como Serotonina, Dopamina e Noradrenalina. A função dos neuro–transmissores é transmitir um sinal para o neurônio vizinho se ativar. E como isso é feito?
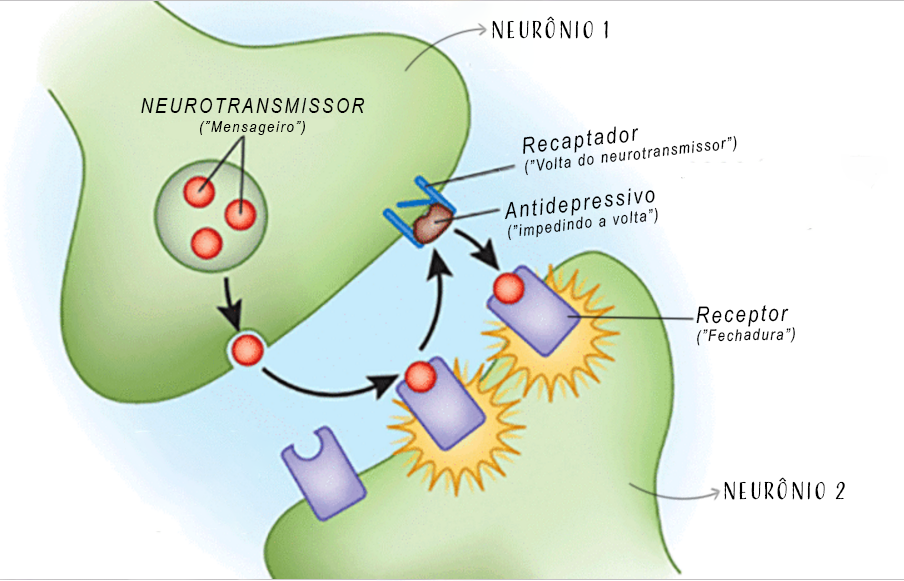
Um neurônio envia um mensageiro (neurotransmissor) para ativar os neurônios vizinhos. O mensageiro (neurotransmissor) vai então até o outro neurônio e coloca uma chave em uma fechadura (receptor) feita especificamente para aquela chave – então o neurônio vizinho é ativado. Quando a ativação é realizada, o mensageiro volta para o neurônio de onde saiu (recaptação) e é reabsorvido. Assim, o neurônio que acabou de ser ativado faz a mesma coisa com o neurônio seguinte, e é assim que os neurônios se comunicam.
Esse é o mecanismo base para entender o funcionamento dos antidepressivos, já que a maior parte dos antidepressivos funcionam impedindo a volta dos neurotransmissores para os neurônios, aumentando a quantidade de neurotransmissor entre um neurônio e outro e, assim, provocando maior ativação dos neurônios vizinhos.
De forma genérica, é possivel simplificar que antidepressivos que atuam na:
- Serotonina tratam: angústia, agitação, ansiedade, impulsividade.
- Noradrenalina tratam: baixa energia, fadiga, dor.
- Dopamina tratam: desmotivação, falta de interesse/prazer, problemas de concentração/cognição.
É importante se atentar que, de acordo com os modelos e causas da depressão, não é possivel afirmar que a depressão é simplesmente um problema de poucos neurotransmissores (baixa concentração). Porém, aumentar a quantidade de alguns neurotransmissores pode provocar efeitos que aliviam os sintomas depressivos e ajudam na proteção de algumas funções do cérebro (para mais informações, consulte o tópico abaixo “por que e como os antidepressivos funcionam?”).
Abaixo, será abordado de maneira simplificada e fácil de entender as principais dúvidas que você pode ter sobre os antidepressivos e o tratamento psiquiátrico.
Como será visto nos tópicos a seguir, os antidepressivos têm diversas considerações e características, como eficácia, efeitos indesejados e tipos de antidepressivos. Porém, o questionamento mais relevante é: se tem um medicamento que pode te ajudar a aliviar sintomas que prejudicam muitas áreas da sua vida, o que te impede de utilizá-lo? A resposta dessa pergunta é bem pessoal, mas é importante considerar que um antidepressivo pode te ajudar a suportar e tratar alguns sintomas que te impedem de lidar com aquilo que você tem que lidar: manejar estresse, modificar seus hábitos e estilo de vida, ter novas perspectivas e objetivos, lidar com o sentimento de incapacidade e culpa etc.
Se uma condição tem causado sérios prejuízos na sua vida, então pode ser interessante considerar o uso de um medicamento para tratar essa condição – assim como você toma um comprimido para febre ou para dor nas costas. Não tem sentido rotular uma pessoa que toma antidepressivo, assim como não tem o porquê rotular ou zombar de alguém que toma remédio para diabetes, hipertensão ou febre.
Um antidepressivo pode causar efeitos indesejados (como qualquer outro medicamento), mas se eles acabarem deixando sua vida mais dificil, então é sempre possivel trocar de medicamento ou deixar de utilizá-los. Logo, é como se eles fossem uma tentativa de te ajudar a suportar uma dor: se não funcionar, pare de usar*.
*confira os tópicos abaixo para se informar sobre o uso de antidepressivos e como parar de utilizá-los.
Seu/sua psiquiatra deverá realizar uma série de perguntas para diagnosticar e tratar sua depressão, como: se há histórico de depressão ou outro transtorno na familia, se você toma algum outro medicamento ou faz uso de alguma substância, desde quando você vem sentindo certos sintomas, se é a primeira vez que você tem depressão/sintomas depressivos, se há pensamentos suicidas, entre outros. Porém, tem algumas outras informações que podem ser úteis para você perceber e passar para o(a) psiquiatra, como:
- Rotina – Como é seu dia a dia normalmente, desde suas responsabilidades até como você se sente com o passar do dia.
- Personalidade – Em poucas palavras, como você descreveria sua personalidade e o jeito que você lida com obstáculos? Você se considera mais pessimista ou otimista? Você se considera uma pessoa calma ou irritada? Você é muito ansioso(a)?
- Sintomas e colaterais – Quais sintomas mais prejudicam na sua vida? Quais efeitos colaterais dos antidepressivos seriam menos desejados por você? (verificar os efeitos indesejados nos tópicos abaixo)
- Histórico com antidepressivos – você já utilizou algum antidepressivo na sua vida que teve uma boa resposta? algum antidepressivo que causou muitos efeitos indesejados?
- Hobbies – O que você mais gosta de fazer, seus interesses e aspirações? Como você tem se sentido em relação a eles?
- Eventos significativos – Teve algum evento ou período na sua vida que te impacta até hoje?
- Estresse e ansiedade – Você tem se sentido estressado(a) ou ansioso(a) com alguma coisa em específico ou sem motivo aparente?
- Expectativas com o tratamento – Você tem algum medo em relação aos medicamentos psiquiátricos, que provavelmente vai fazer com que você não permaneça no tratamento?
- Período atípico – Você se lembra de alguma época que você se sentiu diferente do normal sem ter acontecido nada, talvez mais agitado/impulsivo ou mais pra baixo, que outras pessoas até comentaram? Quanto tempo durou isso?
- Preferência de tratamento – Tem alguma forma de tratamento que você se identifica mais? Tem algum tratamento que você quer evitar?
Medicamentos de uma condição são frequentemente usados em muitas outras. Isso porque medicamentos podem ser utilizados para tratar sintomas específicos, ou seja, um medicamento que ajuda a controlar o humor, inquietação, agitação e impulsividade pode ser usado tanto para depressão quanto para ansiedade (ou outros transtornos, como: bulimia, fobia, transtorno obsessivo-compulsivo, transtorno de estresse pós-traumático etc.).
Quando uma pessoa não tem a melhora esperada com antidepressivos depois de diversas tentativas (pelo menos 2 antidepressivos diferentes), o psiquiatra pode utilizar medicamentos de outras condições (como antipsicóticos ou lítio) para amplificar o efeito antidepressivo, justamente porque um medicamento “antipsicótico” não serve apenas para quem tem psicose, assim como um “antidepressivo” não serve apenas para quem tem depressão.
Por isso, é comum o uso de medicamentos que parecem não ser para depressão, e você não precisa se preocupar caso isso aconteça com você!
Sim, é normal – e tem algumas razões para isso:
Primeiro, os antidepressivos nem sempre funcionam (veja mais abaixo sobre eficácia), sendo necessário a troca por outro antidepressivo caso o medicamento atual não apresente nenhum efeito dentro do tempo esperado.
Segundo, mesmo que um antidepressivo tenha ajudado a diminuir os sintomas, ele também pode provocar outros efeitos indesejados (veja mais abaixo sobre o tema) que não são tão bem tolerados pelo paciente. Nesses casos, seu psiquiatra pode adotar a estratégia de tentar outro antidepressivo para que você não acabe desistindo do tratamento por causa desses efeitos indesejados (colaterais).
Terceiro, o primeiro antidepressivo pode ter diminuído um pouco dos sintomas da depressão e foi bem tolerado por você, mas ainda não é o suficiente. Nesses casos, o seu psiquiatra pode optar por utilizar um segundo antidepressivo (mantendo o primeiro) para aliviar ainda mais os sintomas – ou aliviar sintomas que não foram tratados com o antidepressivo que você tem utilizado.
Quarto, seu psiquiatra pode utilizar um segundo antidepressivo para combater os efeitos indesejados do antidepressivo que você tem utilizado e tem tido um bom resultado.
É comum a ideia de que os transtornos da mente (ansiedade, depressão, esquizofrenia etc.) são condições bem delimitadas e bem diferentes umas das outras. Porém, há quase 300 transtornos diferentes no DSM (Manual Diagnóstico e Estatístico de Transtornos Mentais), e muitos sintomas aparecem em diferentes transtornos e doenças – sendo necessário realizar um diagnostico diferencial para saber de onde cada sintoma vem. Por exemplo, diagnosticar alguém com bipolaridade pode levar mais de uma década, já que parte desse transtorno é igual a depressão.
Uma outra dificuldade notável do diagnóstico (para saber sobre outras dificuldades, clique aqui) de transtornos mentais é que nós ainda não temos acesso ao “mundo mental” igual ao “mundo corporal”. Não tem, por exemplo, algum tipo de exame (como o de sangue) que consiga detectar se uma pessoa tem depressão ou algum outro transtorno.
É por essas questões que talvez seu/sua psiquiatra esteja demorando ou tendo dificuldade de conseguir te diagnosticar e/ou te tratar. Porém, se você achar que esse profissional não está cumprindo com as expectativas, converse com ele(a) ou busque outro. Não fique sem tratamento e nem generalize um mal atendimento – afinal, profissional ruim tem em todas as áreas!
*Apesar da descrição sobre os diferentes tipos (classes) de antidepressivos, o modo exato como eles funcionam não é bem conhecido. Para mais informações, verifique o tópico seguinte.
Inibidores Seletivos da Recaptação de Serotonina (ISRS): Os ISRS fazem com que seu cérebro tenha mais serotonina disponível. Essa classe de medicamento não aumenta diretamente a produção de serotonina, mas ela impede a volta da serotonina para o neurônio. Assim, o neurônio (célula do cérebro) libera a serotonina para se comunicar com um outro neurônio e, na hora de voltar, essa serotonina é impedida, fazendo com que mais serotonina fique disponível entre os neurônios. Os ISRS são a classe de antidepressivo mais utilizada atualmente por trazer menos efeitos colaterais, menos risco na superdosagem, facilidade de uso e disponibilidade no mercado.
Alguns exemplos são: Sertralina, Fluoxetina, Citalopram, Escitalopram, Paroxetina, fluvoxamina.
Inibidores Seletivos da Recaptação da Serotonina e da Noradrenalina (ISRSN): O funcionamento dos ISRSN é similar ao ISRS (exemplo acima), mas impedindo também a recaptação (a volta para o neurônio) da noradrenalina (um outro neurotransmissor) além da serotonina. Essa classe de medicamento também é amplamente utilizada para o tratamento de depressão.
Alguns exemplos são: Venlafaxina, Desvenlafaxina, Duloxetina, Levomilnaciprana, Vortioxetina Milnaciprana.
Antidepressivos Tricíclicos (ADT): Os Tricíclicos são uma classe mais antiga de antidepressivo, causando alguns sintomas colaterais mais acentuadas e, por isso, frequentemente são prescritos apenas após tentativas com os ISRS e ISRSN. Similar aos mecanismos anteriores, os ADTs bloqueiam a reacaptação dos neurotransmissores, sendo, neste caso, da Serotonina, Noradrenalina e, em menor proporção, da Dopamina.
Alguns exemplos são: Amitriptilina, Nortriptilina, Imipramina, Desipramina, Doxepina, Protriptilina, Clomipramina, Trimipramina.
Inibidor de Reabsorção de Noradrenalina e Dopamina (IRND): Essa classe de antidepressivo atua similarmente aos anteriores, impedindo a recaptação de neurotransmissores. Porém, o diferencial é que ele atua sobre a noradrenalina e dopamina, mas não na serotonina.
Por exemplo: Bupropiona
Inibidores da Monoamina Oxidase (IMAO): Os IMAO são antidepressivos antigos, sendo uma das primeiras classes de antidepressivos juntamente com os ADT. Seu funcionamento é um pouco diferente: ele impede que as monoaminas (serotonina, dopamina e noradrenalina) sejam quebradas. Essa quebra é essencial para que o neurônio consiga reabsorver o neurotransmissor. Por isso, esses antidepressivos também aumentam as concentrações das monoaminas. Porém, essa classe requer maiores cuidados ao ser utilizada, pois o paciente não poderá consumir alguns alimentos e, ainda, pode provocar interações com outros medicamentos e causar crises de hipertensão. Assim, essa classe de antidepressivo é utilizada apenas quando os ISRS, ISRSN e ADT não apresentarem boa resposta.
Alguns exemplos são: Fenelzina, Isocarboxazida, Tranilcipromina, Selegilina, Moclobemida.
Antagonistas e Inibidores de Recaptação de Serotonina (AIRS) ou Moduladores da Serotonina: Essa classe de antidepressivo age como um “bloqueador” em alguns receptores (fechadura) específicos para a serotonina. Ele também impede a recaptação (volta) da serotonina e noradrenalina para o neurônio. Todo esse mecanismo ajuda na quantidade de neurotransmissor disponível no cérebro. Porém, essa classe de medicamento também acaba atuando em outro receptor (receptor histamínico), resultando em sonolência. Por isso, antidepressivos como Trazodona podem ser prescritos para combater insônia.
Alguns exemplos são: Trazodona, Nefazodona, Mirtazapina*, Vortioxetina.
Antidepressivo Melatonérgico: Essa classe de antidepressivo é recente e o jeito que ela funciona é diferente das outras. Seu mecanismo de ação é bloqueando um receptor (fechadura) de serotonina e se ligando a receptores de melatonina. Apesar de ter menos efeitos colaterais e ainda ajudar no sono noturno, a acessibilidade (preço e disponibilidade) do medicamento é bem menor do que os demais tipos.
O representante dessa classe de antidepressivo é a Agomelatina.
Apesar de ser amplamente divulgado que os antidepressivos funcionam porque aumentam a quantidade dos neurotransmissores, isso não explica exatamente como e porque eles funcionam. Pense que a causa da depressão não é apenas um problema nos neurotransmissores, mas tem relação com o atrofiamento de algumas regiões do cérebro (que são responsáveis por construir novos neurônios) e com a diminuição da capacidade dos neurônios de se adaptar e se recuperar aos diferentes contextos. Essa diminuição da capacidade do cérebro de gerar novos neurônios e se adaptar tem forte relação com o estresse. [para mais informações sobre as causas da depressão, clique aqui]
Assim, acredita-se que o aumento de neurotransmissores é responsável por proteger o cérebro desses danos e, ainda, acabe revertendo parte deles. Porém, essa proteção e reversão não são realizadas diretamente pelos neurotransmissores, mas por algum mecanismo ainda desconhecido. Ou seja, os neurotransmissores acabam ajudando a tratar a depressão de forma indireta.
Efeitos indesejados (ou colaterais) são sintomas que você pode ter ao utilizar um medicamento. Ou seja, todo medicamento que você toma para aliviar alguma condição pode também causar outros sintomas.
Os efeitos indesejados dos antidepressivos podem variar de acordo com o tipo (classe) de antidepressivo, e esses sintomas podem ou não diminuir com o passar das semanas. Por exemplo: os antidepressivos que alteram a quantidade de serotonina no cérebro tendem a provocar náusea no começo do tratamento, mas à medida que o corpo se acostuma com o medicamento, esse sintoma desaparece. Ainda, antidepressivos do mesmo tipo podem variar um pouco nos efeitos indesejados – por exemplo: apesar da Paroxetina e o Escitalopram serem do mesmo tipo (ISRS), a Paroxetina tem uma tendência maior de provocar ganho de peso do que o Escitalopram.
Em resumo, abaixo serão listados alguns efeitos colaterais dos principais tipos de antidepressivos. Isso não quer dizer que:
- Você terá todos eles;
- Eles nunca irão diminuir ou sumir;
- Você não pode apresentar algum efeito que não está listado;
- Todos os antidepressivos do mesmo tipo terão os mesmos colaterais
Efeitos Colaterais | ISRS | ISRSN | ADT | IMAO | AIRS | IRND |
Ansiedade/Agitação | X | X |
|
|
| X |
Dor de cabeça | X | X | X | X | X | X |
Diarreia/Constipação | X |
|
| X | X | X |
Boca seca | X | X | X | X | X | X |
Fadiga | X | X | X |
| X | X |
Tontura | X | X | X | X |
| X |
Visão embaçada |
|
| X |
| X | X |
Problemas sexuais | X | X | X | X |
|
|
Sonolência | X | X | X | X | X | X |
Insônia | X | X | X | X |
| X |
Ganho de peso | X |
| X | X | X |
|
Perda de peso |
| X |
|
| X | X |
Suor em excesso | X | X | X |
|
| X |
Sim, como todo medicamento, os antidepressivos também podem provocar efeitos indesejados (colaterais). Um dos grandes motivos para os efeitos colaterais dos antidepressivos é a seletividade: o medicamento não altera apenas uma região específica do cérebro ou um neurotransmissor específico. Com isso, três coisas podem acontecer:
- Quando você aumenta quantidade de um neurotransmissor, como a serotonina, você também aumenta a serotonina de outras regiões do cérebro e do corpo. Por exemplo: por volta de 90-95% da serotonina do seu corpo está no trato gastrointestinal (esófago, estômago e intestinos). Por isso, algumas pessoas podem sentir efeitos colaterais como náusea ao fazerem uso de antidepressivos.
- Quando você altera um neurotransmissor, outro pode ser influenciado. Pense que nosso cérebro é como se fosse uma orquestra: se você alterar uma nota, a sinfonia é outra. Assim, a alteração de serotonina pode provocar uma alteração na dopamina, podendo resultar em outros efeitos que não são desejados.
- Os neurotransmissores são o material de comunicação entre os neurônios e, por isso, eles atuam que nem chaves em fechaduras. Alguns antidepressivos podem acabar se ligando a fechaduras que não foram feitas para eles, impedindo que a chave correta se ligue a sua fechadura. Por exemplo: alguns antidepressivos (como a trazodona) podem se ligar a receptores (fechadura) histamínicos, impedindo que a histamina (chave correta) se conecte a ele, fazendo com que a pessoa sinta sonolência.
Eficácia é a capacidade de uma intervenção (como um medicamento, por exemplo) em diminuir os sintomas de uma condição em um determinado período. Ou seja, para ser eficaz um antidepressivo tem que ser capaz de diminuir significativamente os sintomas da depressão, o mais rápido possivel.
Os antidepressivos apresentam eficácia em 50% das pessoas, ou seja, metade das pessoas que usam antidepressivo apresentam uma melhora significativa entre 6-12 semanas. Porém, esse número é uma média! Isso quer dizer que algumas pessoas precisam tentar 2 ou 3 antidepressivos diferentes para terem uma melhora, outras ficam muito boas já na primeira tentativa. Ainda, tem pessoas que tentam muitos antidepressivos diferentes e não apresentam boa melhora – é o caso da pessoa que tem uma depressão resistente ao tratamento.
E por que uma pessoa melhoram rapidamente com apenas um antidepressivo e outras não? Essa é uma pergunta ainda sem resposta definida, mas alguns estudos apontam que os receptores (fechaduras) dos neurotransmissores podem variar no cérebro das pessoas que nem uma impressão digital. Ou seja, mesmo que uma mesma região cerebral utilize serotonina, os diferentes tipos de receptores (fechaduras) mudam de pessoa para pessoa, resultando em diferentes respostas aos antidepressivos.
De qualquer maneira, há sempre a possibilidade de ir tentando antidepressivos diferentes até encontrar um que funcione muito bem para você.
Essa é uma pergunta de dificil resposta. Por quê?
Como dito anteriormente, os antidepressivos vão responder de forma diferente para pessoas diferentes. É verdade que é possivel fazer uma média e ter a resposta do antidepressivo que é o mais efetivo. Contudo, ainda temos que considerar uma questão muito importante: os efeitos indesejados (colaterais). O que adianta ter um antidepressivo que funciona muito bem, mas que apresenta muitos efeitos indesejados? A tendência é que você deixe de utilizá-lo. Por isso, deve ser levado em consideração, também, os efeitos colaterais para determinar o melhor antidepressivo para você. Por exemplo: a amitriptilina é um antidepressivo muito eficaz, mas também é pouco tolerado – as pessoas acabam deixando de usar esse antidepressivo por causa dos efeitos indesejados.
Apesar dos antidepressivos apresentarem uma eficácia muito parecida (principalmente os ISRS e ISRSN), os antidepressivos que apresentam uma eficácia um pouco superior dos demais são:
- Agomelatina
- Amitriptilina
- Escitalopram
- Mirtazapina
- Paroxetina
- Venlafaxina
- Vortioxetina
Já os antidepressivos que são mais tolerados (as pessoas conseguem prosseguir com o tratamento apesar dos efeitos indesejados) são:
- Agomelatina
- Citalopram
- Fluoxetina
- Sertralina
- Vortioxetina
Com todas essas considerações, o melhor antidepressivo vai ser aquele que você responde bem e consegue suportar ou manejar os efeitos indesejados. Por isso, pode ser muito útil dar uma olhada nos efeitos colaterais mais comuns dos antidepressivos e avaliar quais deles serão mais impactantes para você.
Os antidepressivos demoram, em média, de 4-6 semanas para terem efeito, e as hipóteses do porquê isso acontece são duas:
- Quando você toma um antidepressivo, há um aumento na quantidade de neurotransmissores disponíveis entre os neurônios. Esse aumento repentino faz com que os neurônios fiquem menos sensíveis aos neurotransmissores.
É como se o neurônio fosse uma loja com várias entradas, e, do nada, começasse a aparecer clientes de todos os lados. Para tentar dar conta da organização, a loja deixa apenas poucas entradas disponíveis até que ela consiga se organizar para então conseguir lidar com esse tanto de gente. - Uma segunda hipótese tem a ver com o funcionamento dos antidepressivos. Os antidepressivos atuam indiretamente em regiões do cérebro que são responsáveis por “fabricar” novos neurônios – um problema associado a causa da depressão. Essa ação leva por volta de 4 semanas para acontecer, o que pode explicar o atraso no efeito dos antidepressivo.
Por isso, tenha paciência antes de dizer que um antidepressivo não funcionou para você. Como será abordado nos tópicos seguintes, os antidepressivos podem causar sintomas indesejados antes de começarem a funcionar.
A hipótese do porquê algumas pessoas sentem os efeitos indesejados (colaterais) dos antidepressivos antes de terem o benefício tem relação com a primeira hipótese citada acima (por que os antidepressivos demoram para funcionar?).
Quando há um aumento nos neurotransmissores, o corpo tenta dar conta desse aumento e acaba diminuindo os receptores (fechaduras) que esses neurotransmissores (chave) podem se ligar. Isso significa que, durante as primeiras semanas, seu cérebro pode ter uma baixa na ação dos neurotransmissores antes de ter uma alta. Essa baixa acaba piorando os sintomas ou até resultando em novos sintomas.
Porém, preste atenção: parar de utilizar antidepressivos antes das 4-6 primeiras semanas é o pior a se fazer. Fazendo isso, você acaba sentindo os efeitos indesejados dos antidepressivos e não tem nenhum benefício. Só passa a ser interessante parar de usar o antidepressivo antes do primeiro mês caso os efeitos indesejados sejam muito fortes e difíceis de suportar.
O uso de antidepressivo é pensado em duas fases: aguda e manutenção.
A fase aguda dura por volta de 2-3 meses, que é quando os antidepressivos vão diminuir/estabilizar os sintomas e aumentar o funcionamento social e profissional do paciente – isso significa que você se sentirá mais seguro e apto a voltar para sua vida social e a desempenhar suas funções profissionais.
A fase de manutenção tem como objetivo devolver completamente o funcionamento social e profissional do paciente, devolver a qualidade de vida que ele tinha e evitar recaídas e recorrência da depressão. Por isso, essa fase dura de 6-24 meses, considerando que cada pessoa é um caso diferente.
Assim, um antidepressivo normalmente é utilizado de 6-9 meses após você não se enquadrar mais no diagnóstico de depressão. Ou seja, você continuará usando o antidepressivo por meses mesmo após não ter mais depressão clínica. Essa informação é muito importante por duas razões:
- Algumas pessoas acabam estranhando ainda estarem usando depressivo por meses, mesmo após não terem mais depressão.
- As pessoas acabam achando que já estão bem e param de usar o antidepressivo por conta própria – o que pode provocar muito sintomas indesejados (veja os próximos tópicos).
Ainda, caso uma pessoa apresente fatores de risco para uma depressão persistente ou recorrente, então é recomendado que ela continue por 2 anos ou mais o uso de antidepressivos após não ter mais depressão (remissão).
Parar de utilizar antidepressivos é um assunto sério, mas é muito comum pacientes decidirem deixar de usar seu antidepressivo por conta própria – seja porque já se sentem bem, seja algum outro motivo – como os efeitos indesejados.
Se você deixar de usar um antidepressivo de forma repentina, você pode piorar seus sintomas (caso você ainda tenha depressão) ou, ainda, ter alguns outros sintomas (que, inclusive, podem lembrar depressão) – a chamada “Síndrome de Descontinuação” (consulte o próximo tópico para mais informações).
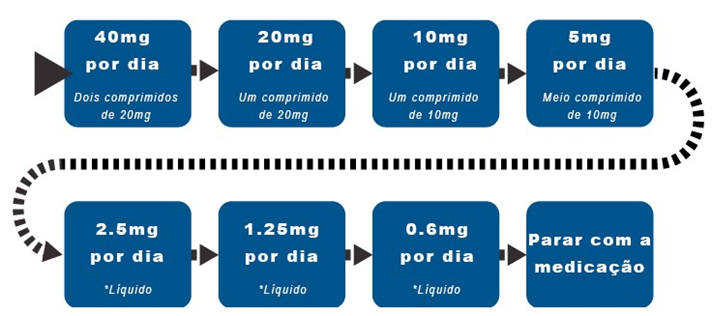
Assim, é importante que você deixe de usar um antidepressivo aos poucos. A diminuição vai ser 50% da dose anterior que você tomou, e essa diminuição na dose vai acontecer a cada 2-4 semanas (exemplo mais abaixo).
Ainda, diferentes antidepressivos podem necessitar de outras estratégias – como com os antidepressivos que apresentam um alto risco da Síndrome de Descontinuação (veja o próximo tópico), sendo mais seguro diminuir bem menos de 50% a cada 2-4 semanas. Por isso, pode ser que seu médico troque de antidepressivo para que essa descontinuação seja mais tranquila (como substituir sua Paroxetina por Fluoxetina).
[Note que os números indicados são aproximações e variam de pessoa para pessoa. CONSULTE SEU MÉDICO para que ele(a) prescreva a dose adequada no tempo adequado]
Por exemplo, se você usa 40mg de Citalopram por dia, a sua descontinuação será a seguinte:
→ As alterações são ajustadas a cada 2-4 semanas e, talvez, você precise de um ajuste menor do que 50% da dose anterior
Informativo útil: A diminuição de 20mg para 15mg não é tão impactante para o organismo como a diminuição de 5mg para 0mg – apesar de as duas representarem uma diminuição de 5mg da dose anterior. Por isso, é recomendado que a descontinuação seja feita baseada em uma porcentagem da dose anterior*, e não em um número absoluto linear (como 20mg>15mg>10mg>5mg>0mg)
*tecnicamente, é baseado na ocupação do transportador de serotonina (SERT).
A síndrome de Descontinuação não é incomum em quem toma antidepressivo, ocorrendo entre 30-50% das pessoas. Essa síndrome acontece porque o uso continuo de antidepressivo faz com que tenha muito neurotransmissor disponível no seu cérebro e, por ter demais, seu corpo tenta manejar esse aumento diminuindo o tanto de receptores (fechaduras) nos neurônios (células do cérebro). É como se o antidepressivo aumentasse o número de mensageiros com chaves (neurotransmissores), então seu cérebro diminui o tanto de fechaduras (receptores) que podem ser abertas – é o seu cérebro dizendo: “se tem gente demais entrando, então eu vou tirar algumas portas”.
Por isso, se você parar de usar seu antidepressivo de repente, então irão restar poucos mensageiros com chaves (neurotransmissores) e, também, poucas fechaduras – já que o seu corpo acabou diminuindo o número de fechaduras para lidar com o aumento de chaves! Toda essa confusão acaba gerando alguns sintomas indesejados.
Isso não quer dizer que você não pode parar com seu antidepressivo, apesar significa que você terá que parar de forma mais lenta e gradual. Caso você comece a apresentar sintomas e sinais da Síndrome, contate seu/sua psiquiatra.
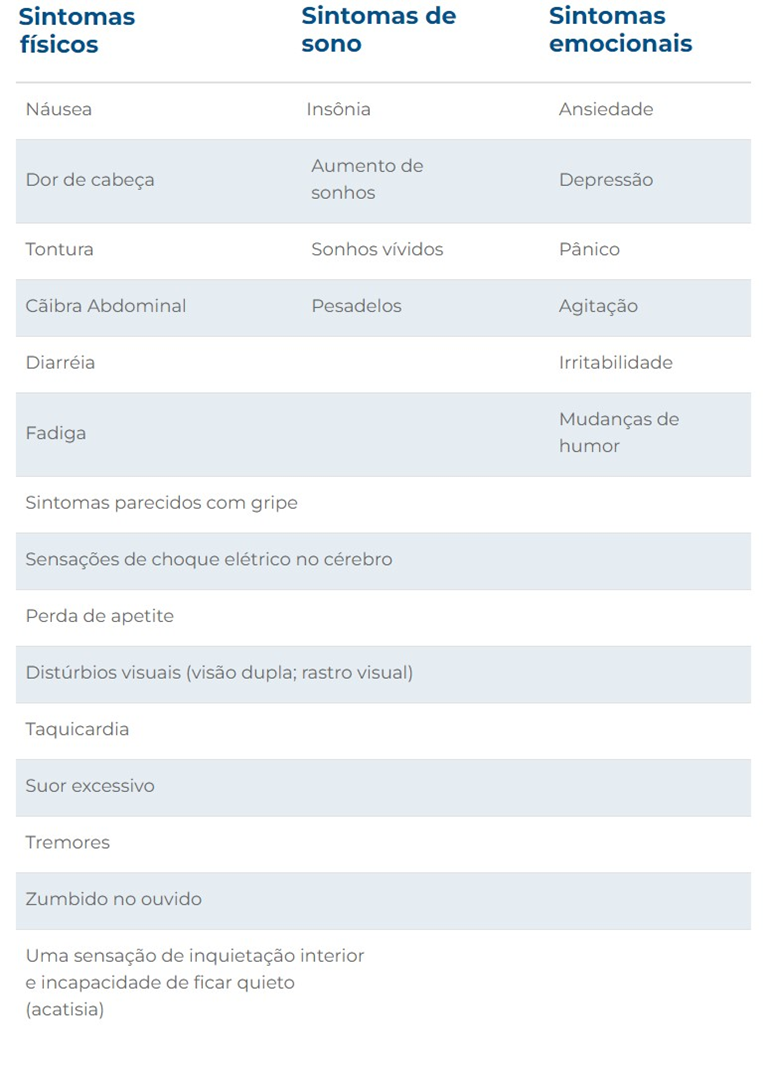
Abaixo está a lista de sintomas possíveis na Síndrome de Descontinuação. (Lembre-se que isso não quer dizer que você terá todos esses sintomas!)
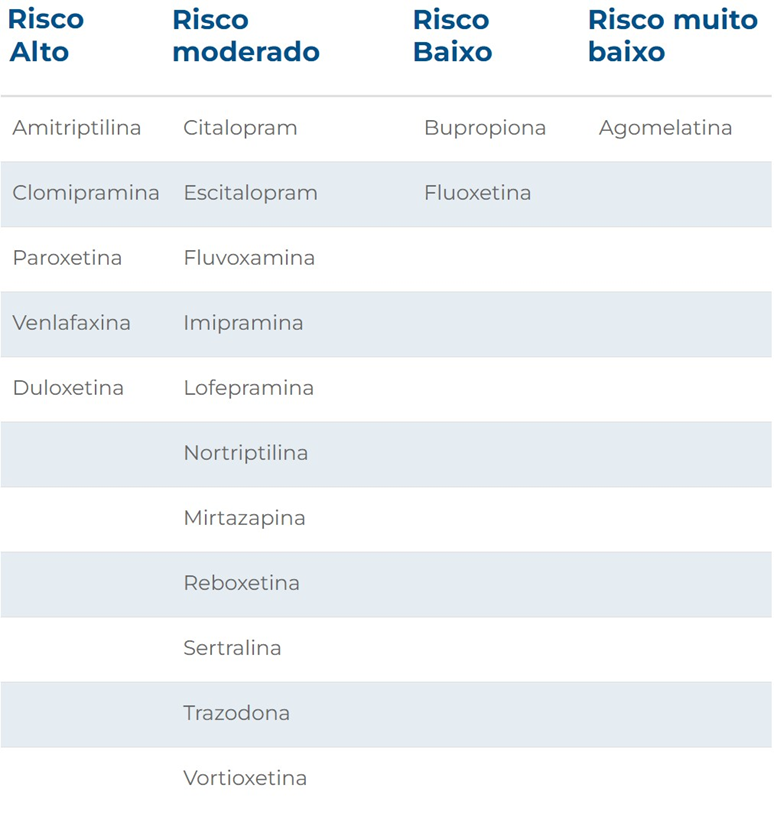
Apesar de esses sintomas poderem aparecer em qualquer pessoa e com qualquer antidepressivo, alguns antidepressivos têm maior chance de provocar a Síndrome de Descontinuação do que outros:
A Síndrome de Descontinuação pode provocar sintomas que são muito próximos aos da depressão, como insônia, fadiga e até humor deprimido. Porém, há alguns aspectos interessantes para diferenciar um do outro:
- Os sintomas de descontinuação geralmente aparecem poucos dias após a diminuição (ou parada repentina) da dose do antidepressivo.
Já a volta da depressão leva mais tempo, demorando semanas ou meses para que os sintomas voltem. - Alguns sintomas da descontinuação não aparecem na depressão e são bem diferentes dos demais sintomas, como a sensação de choques no cérebro.
- Os sintomas da Síndrome de Descontinuação normalmente melhoram rapidamente (dias ou horas) se você voltar a tomar o antidepressivo ou voltar a tomar a dosagem anterior. Essa melhora é muito mais rápida do que a melhora habitual dos antidepressivos quando estão tratando depressão.
Quando uma pessoa tem um excesso de serotonina disponível no cérebro, então ela tem risco de ter a Síndrome Serotoninérgica. Essa quantidade acima do tolerado de serotonina é consequência do uso de medicamentos, podendo ser por causa de dosagens muito altas de antidepressivos (ou outros medicamentos que aumentam a serotonina), medicamentos que tem o histórico de manifestar essa síndrome (como alguns antidepressivos IMAO), ou por interações entre diferentes medicamentos que alteram os níveis de serotonina. A síndrome normalmente se manifesta 24h após o aumento excessivo de serotonina no organismo.
Os principais sintomas são:
- Agitação ou inquietação
- Batimentos cardíacos acelerados
- Pupilas dilatadas
- Perda de coordenação muscular ou contração muscular
- Tremores e espasmos (principalmente no olho)
- Pressão arterial alta
- Rigidez muscular
- Suor excessivo
- Diarreia
- Dor de cabeça
- Calafrios
Os sintomas mais perigosos e potencialmente fatais são:
- Febre alta
- Tremores
- Convulsões
- Batimentos cardíacos irregulares
- Inconsciência
O tratamento da síndrome se dá na retirada ou diminuição da dose dos medicamentos responsáveis pelo aumento excessivo de serotonina. O alívio dos sintomas se dá entre 24 e 72 horas após o procedimento.
Essa é uma dúvida muito comum quando o assunto é antidepressivo, e ela é baseada em fatos: antidepressivos podem sim causar apatia. Não é incomum relato de pessoas que fizeram ou fazem o uso de antidepressivos afirmarem que não sentem tristeza como antes, não se importam tanto com certos acontecimentos, não choram em eventos tristes. Porém, esse sintoma também pode ir embora em algumas semanas – assim como outros efeitos indesejados causados pelo antidepressivo – e não irá modificar sua personalidade, transformando você em outra pessoa para sempre. É sempre possivel trocar de antidepressivo ou diminuir a dose do antidepressivo atual (já que a apatia tem relação com a dosagem) para contornar essa situação.
Ainda, essa apatia também é responsável pela melhora da depressão. Isso porque o antidepressivo pode diminuir tanto os sentimentos positivos quantos os negativos – em outras palavras: o negativo não fica tão negativo, e o positivo não fica tão positivo. Assim, uma pessoa que está muito deprimida e sentindo muitos sentimentos negativos sente uma melhora quando o antidepressivo diminui essa negatividade. Porém, ele também pode acabar diminuindo as sensações positivas. O resultado é a apatia emocional: a pessoa não sente nem tanta tristeza nem tanta alegria com os eventos da vida. É importante saber que essa apatia é um embotamento emocional, e não cognitivo. Isso significa que a pessoa apática saberá identificar o que é positivo, mas pode demorar mais do que uma pessoa que não está apática. Isso porque o emocional é aquilo que a gente sente, uma intuição, uma sensação – quando algo bom (ou ruim) acontece, você não apenas sabe que algo bom aconteceu, mas você também sente. Logo, nessa apatia, será necessário “pensar mais” para identificar o que é positivo.
O motivo pelo qual os antidepressivos podem causar apatia não é bem conhecido, mas alguns estudos apontam para uma possivel relação entre a serotonina e o embotamento emocional. Alterações na serotonina por causa dos antidepressivos acabam afetando regiões do cérebro (lobo frontal e via mesolímbica) responsáveis pela sensação de recompensa, estímulos aversivos, regulação emocional e sentimentos.
Os antidepressivos são medicamentos seguros. Porém, como todo medicamento, eles também podem provocar efeitos indesejados e até alguns efeitos adversos severos. Mesmo apresentando sintomas ao parar de usar (Síndrome da Descontinuação), isso não significa que antidepressivos viciam – que nem álcool ou nicotina. Você não irá sentir uma forte vontade de usar o medicamento ou a necessidade de aumentar a dose constantemente para que ele funcione – que nem benzodiazepínicos, como o Rivotril.
É importante saber que algumas considerações devem ser feitas, como:
- Idade do paciente – pacientes idosos, adolescentes e crianças devem evitar alguns antidepressivos. Por exemplo: alguns antidepressivos podem causar ideação suicida em crianças e adolescentes; outros, tem maior risco de provocar crises de hipertensão.
- Gestação e amamentação – alguns antidepressivos podem trazer riscos à criança ao passarem para o bebê através do cordão umbilical ou do leite materno.
- Comorbidades – se o paciente tem alguma outra condição, os antidepressivos podem interferir nesta outra patologia e provocar resultados danosos à saúde do paciente. Por exemplo: uma pessoa com Bipolaridade pode apresentar quadros de mania ao tomar antidepressivos.
- Interações com outros medicamentos – alguns medicamentos podem interagir com outros e provocar sintomas indesejados e até perigosos.
Sim, antidepressivos podem interagir com diversos medicamentos que servem para tratar outras condições – ainda mais porque tem muitos tipos de antidepressivos, que vão agir de formas diferentes no organismo. É por isso que é sempre importante comunicar o(a) psiquiatra sobre outras condições que você vem tratando – principalmente doenças crônicas, já que elas exigem uso contínuo de medicação.
Ainda, é interessante saber que antidepressivos não apenas podem interagir com outros medicamentos e provocar outros sintomas e condições (como sangramentos gastrointestinais), como os efeitos indesejados deles também podem ficar mais fortes quando associados a outros medicamentos – por exemplo: a trazodona (antidepressivo que provoca sonolência) e um outro medicamento que também dá sono, como um antialérgico.
Considerando o grande número de tipos de antidepressivo, abaixo serão listados apenas alguns exemplos de interações medicamentosas com os tipos de antidepressivos mais utilizados:
Inibidores seletivos da recaptação de serotonina [e noradrenalina] (ISRS[N]):
- Anti-inflamatórios não esteroides (AINEs) – um tipo comum de analgésico (como ibuprofeno, diclofenaco ou naproxeno) que, quando usado juntamente com antidepressivos, pode causar sangramento gastrointestinal;
- Antiagregantes plaquetários – um tipo de medicamento usado para prevenir coágulos sanguíneos (como aspirina em baixas doses e clopidogrel) que, quando usado juntamente com antidepressivos, pode causar sangramento gastrointestinal;
- Clozapina e Pimozida – medicamentos utilizados no tratamento da esquizofrenia e psicose e que devem ser evitados em conjunto com antidepressivos ISRS/ISRSN;
- Triptanos – um tipo de medicamento utilizado no tratamento de enxaquecas (como naratriptana, sumatriptana e zolmitriptana) que, quando combinado com ISRS/ISRSN, pode provocar síndrome serotoninérgica;
- Outros antidepressivos – como antidepressivos tricíclicos (ADT) e, principalmente, os inibidores da monoamina oxidase (IMAO).
Antidepressivos tricíclicos (ADT):
- Inibidores da monoamina oxidase (IMAO) – O uso simultâneo de IMAO com ADT pode causar síndrome serotoninérgica ou crise hipertensiva;
- Inibidores seletivos da recaptação de serotonina [e noradrenalina] (ISRS[N]) – O uso simultâneo de ISRS[N] com ADT pode resultar em síndrome serotoninérgica ou elevação dos níveis de ADT no corpo;
- Medicamentos anticolinérgicos – Medicamentos anticolinérgicos, como anti-histamínicos, antipsicóticos ou medicamentos antiparkinsonianos, quando combinado com os ADT, podem causar efeitos anticolinérgicos adicionais, incluindo boca seca, constipação, retenção urinária, visão turva, confusão ou delírio;
- Anticoagulantes – Um tipo de medicamento usado para evitar o entupimento da veia (coágulo sanguíneo), como varfarina ou heparina, pode potencialmente aumentar o risco de sangramento (hemorragia) se usado com um ADT;
- Lítio – O uso simultâneo de lítio (utilizado para tratar bipolaridade) com ADT pode levar a neurotoxicidade, síndrome serotoninérgica ou síndrome maligna neuroléptica;
Medicamentos para pressão arterial – medicamentos para pressão arterial, como beta-bloqueadores, bloqueadores de canais de cálcio ou clonidina, podem interagir com os ADTs, já que esse tipo de antidepressivo pode aumentar a pressão sanguínea.
Sim, não e depende.
Não há nenhum estudo que aponte interações entre os antidepressivos mais prescritos (ISRS) e álcool. Por isso, tomar bebida alcoólica moderadamente não deverá afetar seu tratamento com antidepressivos. Porém, o simples fato de não ter interação medicamentosa com os ISRS não é suficiente para responder essa pergunta, sendo necessário outras considerações:
- O uso de antidepressivo com álcool pode fazer com que você fique bêbado mais rápido (alerta para coma alcoólico e parada respiratória) e, ainda, aumentar temporariamente os efeitos colaterais dos antidepressivos. Isso porque é como se houvesse uma disputa no fígado entre álcool e antidepressivo, aumentando a quantidade dessas substâncias no organismo – ou seja, elas demoram mais para sair e, assim, acabam acumulando mais do que o normal.
- O álcool é um inibidor do sistema nervoso central, fazendo com que você se sinta mais pra baixo, deprimido, com a recorrência de pensamentos mais pessimistas. Isso ocorre porque sua capacidade de regulação emocional, concentração e julgamento ficam comprometidas com o álcool. Ou seja, o álcool acaba fazendo o papel inverso do antidepressivo.
- Tem muitos antidepressivos diferentes, com diferentes tipos, funções e mecanismos de ação, podendo sim ter interações sérias com certos antidepressivos. Se você estiver tomando um IMAO, então é muito importante que você não faça uso de bebidas alcoólicas. Ainda, o uso do álcool com alguns antidepressivos pode provocar um aumento significativo em sintomas indesejados por ambas as substâncias provocarem o mesmo efeito – como um antidepressivo que causa sonolência em combinação com álcool, que também provoca o mesmo sintoma.
É extremamente importante que você discuta com seu médico sobre possíveis interações entre o antidepressivo prescrito e drogas recreativas.